Krebs auf Speed: Wie man das Pankreaskarzinom bekämpfen kann
An seinem 60. Geburtstag im Juli 2017 spürte Günter Maas das Völlegefühl, das ihn seit einiger Zeit plagte, besonders stark. Er hatte zu diesem Zeitpunkt bereits einige Kilo abgenommen, was ungewöhnlich war. Maas war 1,80 Meter groß, sportlich, Nichtraucher, begeisterter Harley-Fahrer und ein unerschütterlicher Workaholic. Ein gründlicher Gastro-Check im Spital im folgenden Oktober ergab nichts Ungewöhnliches und beruhigte ihn und seine Lebensgefährtin Ursula Belousek. Bis Günter Maas Mitte Dezember unter den Schmerzen einer Kolik zusammenbrach. In der Notaufnahme kamen starke Rückenschmerzen hinzu – ein Leiden, das der Wiener bis dato noch nie verspürt hatte.
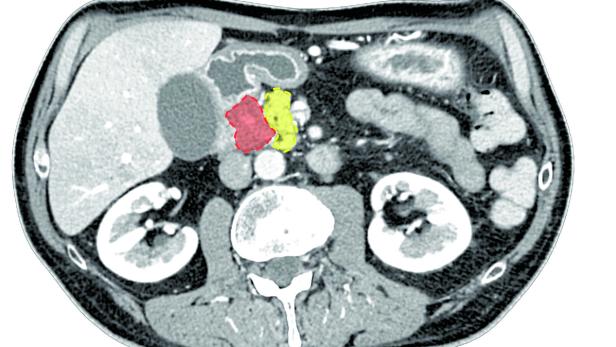
Eine Computertomografie (CT) brachte erste Klarheit: Nahe der Bauch-Aorta saß ein sieben Zentimeter großer Tumor. Die Ärztinnen und Ärzte vermuteten Lymphdrüsenkrebs. Dieser sei gut behandelbar, trösteten sie das Paar. Doch die Biopsie ergab Schlimmeres. Am 21. Dezember 2017 stand fest: Krebszellen hatten sich in den Kopf der Bauchspeicheldrüse von Günter Maas gefressen. Der Tumor war bereits zu groß, um ihn sofort herauszuoperieren. „Wir waren in Panik“, sagt Ursula Belousek vergangene Woche beim Telefonat mit profil. Günter Maas sitzt neben ihr, brummt immer wieder zustimmend, wirft ab und zu ein Stichwort ein. Das Reden überlässt er lieber seiner quirligen Frau, die auch nach der Diagnose sofort das Zepter in die Hand nahm. „Er musste mir versprechen, nicht zu googeln. Er sollte sich aufs Gesundwerden konzentrieren, alles andere übernahm ich“, sagt sie.
Düstere Prognosen, aber es gibt Lichtblicke
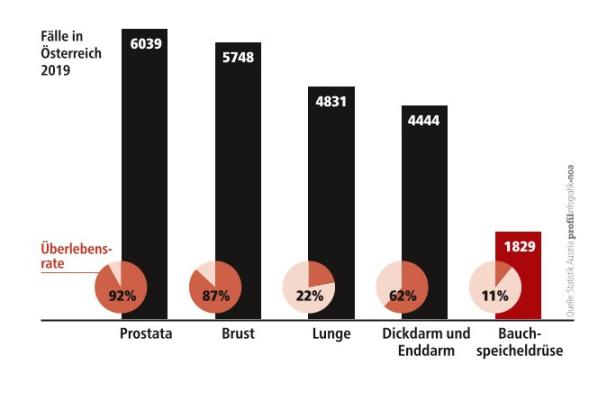
Fünf Jahre nach der Diagnose gilt Günter Maas als geheilt. Das ist alles andere als selbstverständlich. Das Pankreaskarzinom ist der gefährlichste Tumor überhaupt. Es betrifft etwa vier Prozent der Bevölkerung. Die Betroffenen sind im Durchschnitt um die 70 Jahre alt, Frauen und Männer sind gleichermaßen betroffen. Immuntherapien, die bei anderen Krebsarten Durchbrüche brachten, bleiben hier allerdings wirkungslos. Die Prognosen sind düster: Nur elf Prozent der Patientinnen und Patienten sind fünf Jahre nach der Diagnose noch am Leben. Ist der Tumor bereits weit fortgeschritten, bleiben den Erkrankten häufig nur noch wenige Wochen oder Monate.
Dennoch hat sich in den vergangenen Jahren viel getan. Die Früherkennung ist präziser geworden, die Chemotherapien sind zielgenauer, die Operationstechniken wurden optimiert. Das hat die Heilungschancen von fünf auf elf Prozent erhöht. Zudem läuft die Forschung auf Hochtouren. Was bedeutet die Diagnose Bauchspeicheldrüsenkrebs also heute? Welche Warnsignale sollte man auf keinen Fall übersehen? Was ist die beste Therapie? Wo bekommt man sie? Und wie viel Hoffnung darf man an eine US-Studie knüpfen, die gerade einen potenziellen Angriffspunkt zur Bekämpfung der Krebszellen entdeckt hat?
Eine gute und eine schlechte Nachricht
Als Günter Maas und Ursula Belousek am 21. Dezember 2018 im Büro des Onkologen Gerald Prager im AKH Wien Platz nahmen, hatte dieser eine gute und eine schlechte Nachricht. Die Gute: Der Allgemeinzustand des Patienten war trotz des großen Tumors sehr gut, weshalb einer intensiven Chemotherapie nichts im Wege stand. Die Schlechte: Das Krebsgeschwür war zu groß, um es zu operieren. Sie mussten hoffen, dass eine Chemotherapie die Wucherung schrumpfen würde – erst dann könnte Maas in den lebensrettenden OP. Ursula Belousek hatte sich selbst natürlich kein Google-Verbot auferlegt und wusste: Jetzt musste es schnell gehen. Die vom Arzt angebotene Bedenkzeit über die Feiertage schlug sie aus. Die Chemo sollte noch vor Weihnachten beginnen. „Wir schaffen das und Punkt“, sagte Belousek energisch zu ihrem Mann.
Zeit spielt hier tatsächlich eine wichtige Rolle: Denn Pankreaskrebszellen verhalten sich, als wären sie auf Speed. Sie teilen sich in enormer Geschwindigkeit, zunächst ohne Beschwerden zu verursachen. Das macht sie so gefährlich. Treten die ersten Symptome auf, hat der Tumor häufig schon Metastasen gebildet. Durch die zentrale Lage der Bauchspeicheldrüse gelangen diese besonders schnell in umliegende Lymphknoten, Nervenscheiden und Blutgefäße. Von dort treten sie einen zerstörerischen Streifzug durch den Körper an. Sie verteilen sich rasant, setzen sich häufig in der Leber oder in der Lunge fest, manchmal auch in den Knochen oder im Gehirn.
Würde eine Vorsorgeuntersuchung helfen, Leben zu retten?
„Leider nein“, sagt Gerald Prager von der Pancreatic Cancer Unit am Comprehensive Cancer Center (CCC) der Medizinischen Universität und des AKH. Um die breite Bevölkerung zu screenen, ist die Krebsart zu selten. Ein jährliches CT setzt den Körper zu hoher Strahlenbelastung aus – und ist nur für Menschen von Vorteil, in deren engster Familie (Mutter, Vater, Geschwister) mindestens zwei Fälle aufgetreten sind. Solche Häufungen innerhalb einer Familie sind sehr selten, denn das Risiko, selbst zu erkranken, steigt um nur zehn Prozent, wenn zwei nahe Angehörige betroffen sind. Befinden sich allerdings drei Erkrankte in der Familie, steigt das Risiko auf 40 Prozent.
„Weitere Risikofaktoren sind Diabetes, chronische Bauchspeicheldrüsenentzündung, Adipositas, Rauchen, Alkohol, hoher Fleischkonsum, ein höheres Alter und mangelnde Bewegung“, sagt die Gastroenterologin Monika Ferlitsch. Aber häufig landen in der Pancreatic Cancer Unit Menschen wie Günter Maas, die ihr Leben lang sportlich waren, sich gesund ernähren und weder trinken noch rauchen. „Es ist nicht so klar wie der Zusammenhang zwischen Rauchen und Lungenkrebs“, sagt Ferlitsch.
Doppelter Kampf: Chemo und OP
Seinem Patienten Günter Maas verordnete Onkologe Prager in Absprache mit dem zuständigen Chirurgen Martin Schindl eine zweimonatige Chemotherapie. „Alle zwei Wochen rückten wir ein, wie wir es nannten“, erzählen Maas und seine Lebensgefährtin. Drei Tage lang hing er am Tropf, während Ursula Belousek am Krankenbett saß. Sie fuhr zwischendurch nur kurz heim, um die fünf Katzen zu füttern. Die Termine in ihren Solarien und Kosmetikstudios hatte die Unternehmerin allesamt delegiert oder abgesagt. Am letzten Tag der Therapie kamen immer Freunde ins AKH. „Ich habe sie vorher gebrieft. Sie mussten ihm immer sagen, wie gut er ausschaut – auch wenn es oft nicht gestimmt hat“, sagt Belousek. Nach acht Wochen und vier Chemo-Durchgängen hatte sich eine gewisse Routine eingestellt. Günter Maas zwang sich zu essen, auch wenn ihm in den ersten Tagen zu Hause meist schlecht war und die von seiner Schwiegermutter liebevoll zubereiteten Gerichte „nur nach Bierdeckeln schmeckten“. Eine knappe Woche nach den Infusionen hatte sich der Wiener stets so weit erholt, dass er im Fitnessraum trainieren konnte.
Ende Februar 2019 kam der Tag der Wahrheit. Ein CT sollte zeigen, wie es um den Wiener stand. Die Ergebnisse gaben Anlass für Jubel: Der Tumor war so sehr geschrumpft, dass sofort eine OP möglich gewesen wäre. Doch gerade weil er so gut auf die Therapie ansprach, entschieden Maas’ Ärzte, zwei weitere Monate Chemo dranzuhängen und den Krebs noch weiter zu verkleinern. Anfang Mai lag der Patient dann endlich unter dem Skalpell. Neuneinhalb Stunden bangte Ursula Belousek zu Hause um ihren Partner, dann kam der erlösende Anruf. Chirurg Martin Schindl hatte den befallenen Kopf der Bauchspeicheldrüse entfernt und vorsorglich 40 umliegende Lymphdrüsen, die Gallenblase sowie den Zwölffingerdarm. „Wir können heute viel schonender operieren als noch vor zehn, 20 Jahren“, sagt Schindl. Früher brauchten die Patienten bei Pankreasoperationen bis zu vier Blutkonserven, heute sind meist gar keine Konserven mehr notwendig. Viele Operationen funktionieren per Schlüssellochtechnik, die Patienten erholen sich dadurch viel schneller. Günter Maas konnte bereits eine Woche nach der Prozedur nach Hause.
Vielversprechende neue Therapie
Nicht alle Patienten haben so viel Glück wie Günter Maas. Deshalb wird seit Jahren nach neuen Therapien geforscht. Anfang April ließ eine Studie im Fachblatt „Nature“ die Fachwelt aufhorchen: Ein Team um die Harvard-Medizinerin Nada Kalaany hat den Mechanismus entdeckt, durch den sich die aggressiven Pankreaskrebszellen ernähren. Sie nutzen dafür einen anderen Weg als die meisten anderen Körperzellen. Das ergebe eine Möglichkeit, den Tumor anzugreifen, ohne den Körper zu schädigen, sagte Kalaany in einem Gespräch mit der Zeitschrift „Forbes“. Das ist an sich schon eine sehr gute Nachricht, aber Kalaanys Entdeckung bietet noch mehr: Sie musste nicht lange nach einem Wirkstoff suchen, der den Tumor aushungern kann. Dieser existiert bereits – in Form eines Lebermedikaments. In den Petrischalen in Kalaanys Labor machte die Arznei das, was von ihr erwartet wurde: Sie stoppte das Wachstum menschlicher Bauchspeicheldrüsenkrebszellen. „Der nächste Schritt ist nun, das Lebermedikament parallel zur herkömmlichen Chemotherapie an Patienten zu testen“, sagt Kalaany.
Ist es ein Durchbruch?
Ist die Entdeckung der Forscherin tatsächlich ein „Durchbruch“, wie „Forbes“ titelte? „Der Mechanismus ist sehr vielversprechend“, sagt Prager. Aber: Ohne Tests am Patienten sei es zu früh, von einem Durchbruch zu sprechen. „Krebszellen sind sehr flexibel, sie könnten einen Weg finden, das Medikament zu umgehen“, so der Onkologe. Falls die neue Therapie in den USA Erfolg hat, wie schnell können Betroffene in Österreich davon profitieren? „Wir beteiligen uns fortlaufend an internationalen Studien und fragen unsere Patienten, ob sie teilnehmen wollen. Die meisten machen gerne mit“, sagt Prager.
Zurück im normalen Leben
Bei Günter Maas steht demnächst der nächste gründliche Check an. Die Angst vor den Befunden hat sich mit den Jahren gelegt – sie blieben bis dato unauffällig. Das sogenannte Tumorboard, ein Team aus Onkologen, Radiologinnen, Chirurgen, Gastroenterologinnen und Pathologen, hat die Krankheit früh genug entdeckt und blitzschnell reagiert. Metastasen konnte Operateur Schindl in den umliegenden Organen keine finden. „Nach erfolgreicher OP erhöht sich die Fünf-Jahres-Überlebenschance auf mehr als 30 Prozent“, sagt Schindl. Er rät, gemeinsam auftretende Symptome wie unerklärlichen Gewichtsverlust, Rückenschmerzen oder Gelbsucht so schnell wie möglich abklären zu lassen, am besten in einem Pankreaszentrum. Eine Liste der Symptome finden sie hier.
Was ist aber zu tun, wenn der Tumor bereits Metastasen gebildet hat und eine Heilung ausgeschlossen ist? Von einer Chemotherapie profitieren die Patientinnen und Patienten auch dann, das ist durch zahlreiche Studien belegt. Sie leben signifikant länger – bei besserer Lebensqualität.
Günter Maas führt heute ein normales Leben. Er braucht kein Insulin, weil der dafür zuständige Teil der Bauchspeicheldrüse erhalten geblieben ist. Vor dem Essen nimmt er lediglich Enzyme ein, die ihm bei der Fettverdauung helfen. Der Alltag der beiden Ex-Workaholics hat sich trotzdem verändert, sagt Ursula Belousek: „Was wir machen wollen, schieben wir nicht mehr hinaus, wir tun es gleich.“