Dengue-Fieber: Drohen uns neue Moskito-Epidemien?
Welches ist das gefährlichste Tier der Welt? Klare Sache: die Gelse! Jedes Jahr töten Mücken fast eine dreiviertel Million Menschen weltweit. Für das Gros der Todesfälle ist Malaria verantwortlich, doch die sich momentan am stärksten ausbreitende, durch Moskitos übertragene Infektionskrankheit ist das Dengue-Fieber. Von global fast vier Millionen Erkrankten und rund 2000 Toten bis Ende August berichtete kürzlich Europas Seuchenschutzbehörde ECDC. Dabei bilden diese Zahlen nur die offiziell erfassten Fälle ab. Inklusive Dunkelziffer dürfte es hundertfach mehr Erkrankte und mindestens zehnmal mehr Verstorbene geben.
Zuletzt erregte die ursprünglich tropische Viruserkrankung auch in Europa einige Aufmerksamkeit: Nachdem zwei Reisende das Dengue-Virus nach Paris eingeschleppt hatten, ergriff die Stadtverwaltung radikale und vermutlich etwas übertriebene Maßnahmen: Die Behörden sperrten Straßen, ordneten an, die Fenster geschlossen zu halten, und ließen im Morgengrauen Insektenvernichtungsmittel versprühen. Der Plan war, Mücken präventiv zu vernichten, bevor sie einen der beiden Patienten stechen, sich dabei mit dem Dengue-Virus anstecken und den Erreger beim nächsten Stich an andere Menschen weitergeben konnten.
Nahezu zeitgleich wurde aus Italien ein kleiner Dengue-Ausbruch gemeldet: Am Gardasee traten sieben Erkrankungen auf. Dieser „Lombardei-Cluster“ unterschied sich wesentlich von den Fällen in Frankreich: Denn hier handelte es sich um „autochthone“ Infektionen: Sie waren nicht aus dem Ausland mitgebracht, sondern von lokalen, bereits in Italien heimischen Mücken ausgelöst worden.
Lokale Ausbrüche
Die jüngsten Vorkommnisse sind keineswegs die ersten Beispiele für Dengue-Infektionen in Europa. Immer wieder gab es in den vergangenen Jahren Nachweise autochthoner Übertragungen, darunter in Südfrankreich, Kroatien und Italien. Einschleppungen von Fernreisen ereignen sich viel öfter, auch in Österreich: Zwischen 30 und 120 Fälle werden pro Jahr registriert, bisher alle importiert. Müssen wir in Zukunft öfter mit Infektionen rechnen? Kann das Dengue-Virus in unseren Breiten heimisch werden, örtliche Infektionsketten auslösen und sich zu einer neuen, permanenten Gesundheitsbedrohung entwickeln?
„Die Wahrscheinlichkeit, dass autochthone Dengue-Fälle in Österreich auftreten, ist derzeit noch gering“, sagt der Wiener Virologe Norbert Nowotny. „In einigen Jahren kann es aber durchaus möglich sein.“ Beobachten müsse man die Entwicklung auf jeden Fall. Das Dengue-Virus werde, da es sich allmählich nordwärts ausbreite, gewiss auch in unseren Breiten an Bedeutung gewinnen, genau wie einige seiner Verwandten: Dazu zählen das Chikungunya-Virus, das in der Vergangenheit unter anderem in der Karibik Hunderttausende Menschen infizierte, und das West-Nil-Virus, das seit 2008 in Österreich nachgewiesen ist und bei der Übertragung nicht auf exotische Mücken angewiesen ist: Es kann von unseren ganz gewöhnlichen Hausgelsen übertragen werden. Das Zika-Virus, das bei Neugeborenen schwere Hirnschäden hervorrufen kann, zählt ebenfalls zur selben Virenfamilie.
Dengue-Virus
Das eigentlich exotische Virus wird von der asiatischen Tigermücke übertragen. Die meisten Infiziertem merken gar nichts von der Infektion, in sehr seltenen Fällen kann das Virus aber innere Blutungen und Organversagen auslösen.
Dengue (sprich: Dengi) zählt wie die anderen genannten Erreger zu den Flaviviridae, ist ein rundes, behülltes RNA-Virus, 40 bis 60 Nanometer groß und aus 11.000 genetischen Bausteinen, den Nukleotiden, zusammengesetzt. Es gibt vier Untergruppen davon, sogenannte Serotypen. Sie alle kamen traditionell in Südostasien, im Pazifikraum, im tropischen Afrika und in Mittelamerika vor, wo sie immer wieder für große Epidemien sorgen. Bangladesch erlebt heuer mit inzwischen rund 120.000 Erkrankungs- und fast 600 Todesfällen den bisher größten Dengue-Ausbruch, Guatemala hat jüngst den Gesundheitsnotstand ausgerufen.
Für Europäer waren Dengue oder Chikungunya die längste Zeit exotische Infektionskrankheiten in fernen Weltregionen. Doch die Lage begann sich vor etwa 20 Jahren langsam zu ändern: Da traten entlang der Mittelmeerküste erste autochthone Erkrankungsfälle auf. Treiber war der Klimawandel: Die Temperaturen stiegen, Europa wurde kontinuierlich wärmer. Heute erstrecken sich die Wärmeperioden über recht lange Zeitspannen im Jahr, was stark verbesserte Brut- und Lebensbedingungen für die einzigen Überträger des Dengue-Virus bedeutet: für Mücken, die eigentlich im globalen Süden zu Hause sind.
Die Mücke fährt mit dem Bus
Der wichtigste Überträger hat es vorerst noch nicht nach Europa geschafft: Aedes aegypti, die Gelbfiebermücke. Sie ist für die allermeisten der weltweiten Infektionen mit dem Dengue-Virus verantwortlich. Das europäische Klima behagt ihr allerdings derzeit noch zu wenig, um sich hier niederzulassen. An ihrer Stelle breitet sich ein Cousin immer mehr am europäischen Kontinent aus: Aedes albopictus, die Asiatische Tigermücke. „Sie ist ein Alternativüberträger, war vermutlich anpassungsfähiger und hat sich daher in Europa durchgesetzt“, sagt Nowotny.
Aedes albopictus ist ein ziemlicher Plagegeist. Sie misst kaum drei Millimeter, ist nahezu lautlos und saugt auch tagsüber gerne Blut, wobei sie ihren Opfern etwa zwei Mikroliter raubt – und ihnen in diesem Moment Krankheitserreger wie das Dengue-, das Zika- oder das Chikungunya-Virus weiterreichen kann. Ihre Wirte findet die Gelse, die an der schwarz-weißen Musterung der Beine und einem weißen Strich im Kopfbereich erkennbar ist, indem sie sich unter anderem an der Ausdünstung von Kohlenstoffdioxid in der Atemluft orientiert. Die ersten Exemplare wurden Mitte der 1970er-Jahre in Albanien entdeckt, ab Beginn der 1990er-Jahre ging es dann flott: Man fand sie in Frankreich, Belgien, gehäuft in Italien, in Griechenland, Spanien und am Balkan. Heute ist sie fast in ganz Süd- und Mitteleuropa verbreitet, wobei die Alpen laut Nowotny eine gewisse Zeit Barriere darstellten.
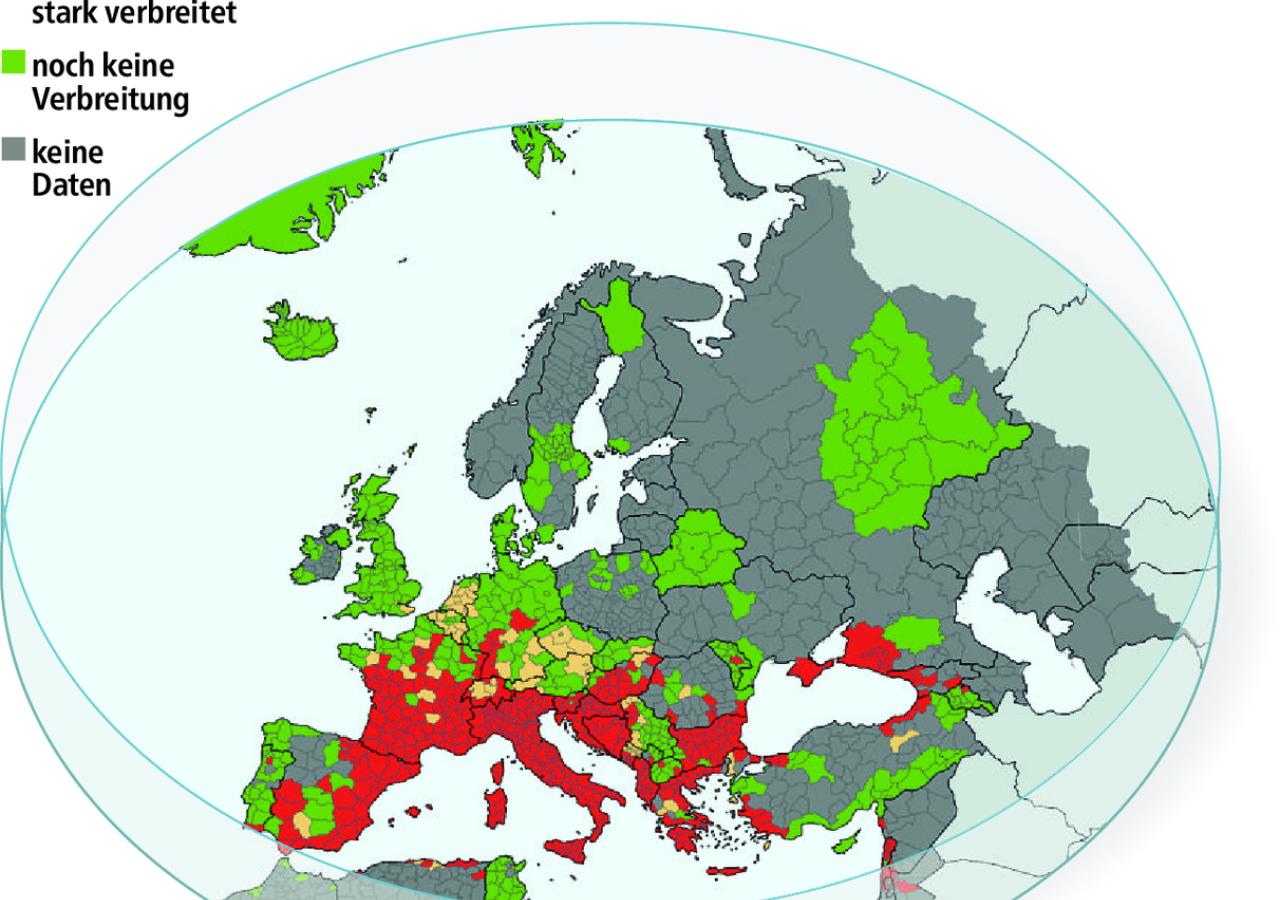
Der Moskito-Atlas
Die Karte zeigt, in welchen europäischen Ländern sich die asiatische Tigermücke bereits angesiedelt hat. Sie wandert immer weiter nach Norden. In Österreich wurde sie im Vorjahr erstmals in allen Bundesländern nachgewiesen.
Ihre Tour durch Europa gestaltete sich bequem: Vor allem an Bord von Lastwägen und Reisebussen eroberte der Moskito Land um Land und siedelte sich in klimatisch günstigen Zonen dauerhaft an. Das weiß man, weil die Mücken konzentriert an Autobahnraststätten und Busbahnhöfen gefunden wurden, auch an Fernbus-Haltestellen in der Wiener Innenstadt. Erste Nachweise in Österreich gab es vor gut zehn Jahren. Zwischenzeitlich hat Aedes albopictus eine Erfolgsgeschichte hingelegt: Seit dem Vorjahr sind alle österreichischen Bundesländer Tigermücken-Territorium.
Heißt das nun, dass wir ständig das Risiko von Epidemien gewärtigen müssen? Gewiss nicht. Zwar haben sich die klimatischen Bedingungen derart verändert, dass sich Tigermücken ansiedeln konnten. Wenn es von Mai bis Oktober einigermaßen warm ist, erlaubt dies genügend Brutzyklen, die jeweils etwa zwei Wochen dauern. Die Gelsen legen jedes Mal bis zu 90 Eier in kleine Wasserstellen – in Blumengefäße, Gießkannen, Kübel, Gläser, Vasen, verstopfte Dachrinnen, im Freien gelagerte Autoreifen (weshalb man, wenn man keine Moskitozucht will, tunlichst derartige Wasserreservoirs eliminiert). Die Eier überstehen allerdings, sobald abgelegt, auch das Austrocknen einer Wasserstelle, und zwar monatelang selbst im Winter. So kann das Virus ebenfalls überdauern: Es kann – muss aber nicht – von den Insekten in die Eier transferiert werden, was vertikale Virusweitergabe heißt. Auf diese Weise kann eine große Zahl bereits infizierter Mücken zur Welt kommen.
Wie Infektionsketten entstehen
Allerdings: Damit es zu einer nennenswerten Anzahl an Erkrankungen kommen kann, muss eine Reihe von Faktoren aufeinandertreffen. Den Beginn markiert im Regelfall jemand, der das Dengue-Virus von einer Reise mitbringt. Diese Person muss von einer Tigermücke gestochen werden, solange das Virus noch im Blut dieser Person zirkuliert, was in der Regel etwa eine Woche lang der Fall ist. Bei diesem Stich muss sich nun die Gelse infizieren.
Selbst wenn dies geschieht, müssen noch weitere Bedingungen erfüllt sein. Vor allem muss das Wetter warm genug sein, damit sich das Virus im Verdauungstrakt der Mücke hinlänglich vermehren und in die Speicheldrüsen vordringen kann. Schließlich bedarf es eines weiteren Menschen, den Aedes albopictus sticht und dem sie das Virus dabei auch überträgt. Erst dies wäre der Auftakt für eine lokale autochthone Übertragungskette. Der Vorgang des Stechens muss sich, statistisch betrachtet, oft wiederholen, damit dieses Risiko eintritt.
Je höher die Populationsdichte, desto höher die Wahrscheinlichkeit, dass von importierten Fällen Infektionen ausgehen.
Es braucht somit sehr viele Mücken, um das Dengue-Virus zur Gefahr werden zu lassen. „Je höher die Populationsdichte, desto höher die Wahrscheinlichkeit, dass von importierten Fällen Infektionen ausgehen“, sagt Nowotny. Zumindest derzeit sei die Mückendichte aber überschaubar, weshalb im Moment nach wie vor nur importierte und keine autochthonen Dengue-Fälle zu erwarten sind.
Hat man das Pech, von einer infizierten Gelse gestochen zu werden, gibt es eine große Bandbreite möglicher Folgen. Mehr als die Hälfte der Infizierten merkt gar nichts von dem Virus, bei ihnen verläuft die Infektion symptomlos. Allerdings können sie den Erreger beim nächsten Gelsenstich weitergeben. Viele weitere Menschen haben für ein paar Tage milde Beschwerden, die einer leichten Grippe ähneln. Verläuft die Erkrankung schwerer, steigt oft das Fieber sehr plötzlich bis auf 40 Grad an, hinzu kommen Schüttelfrost, Hautausschläge und sehr starke Muskel- sowie Gelenksschmerzen. Diesen typischen Beschwerden verdankt das Dengue-Fieber die volkstümliche Bezeichnung „Knochenbrecherkrankheit“. Nach ungefähr einer Woche sollte der Spuk ausgestanden sein.
Unter speziellen Bedingungen kann Dengue-Fieber jedoch lebensbedrohlich sein. Man spricht dann von Dengue-hämorrhagischem Fieber. Es beginnt wie eine übliche Infektion, nach einigen Tagen verschlechtert sich der Zustand der Patienten aber rapide. Es kommt zu Krämpfen und inneren Blutungen, im Extremfall erbrechen die Menschen Blut. Ihr Kreislauf kollabiert, sie fallen ins Koma, die Organe versagen, was als Dengue-Schocksyndrom bezeichnet wird. Ein bis fünf Prozent jener Menschen, die an Dengue-hämorrhagischem Fieber erkranken, sterben daran. Gefährdet sind vor allem Kleinkinder.
Eine paradoxe Immunreaktion
Solch gravierende Verläufe sind auf einen paradoxen Effekt zurückzuführen. Grundsätzlich gilt: Wer sich mit dem Dengue-Virus ansteckt, ist anschließend lebenslang immun – allerdings nur gegen den einen Serotyp, der die Infektion ausgelöst hat. Das Unheil nimmt seinen Lauf, wenn man sich ein zweites Mal infiziert, und zwar mit einem der drei anderen Dengue-Viren. Dann kann im Körper eine Reaktion ablaufen, die „Antibody dependent enhancement“ heißt: Bei der Erstinfektion hat das Immunsystem ganz ordnungsgemäß Antikörper gegen den ursprünglichen Serotyp gebildet, die aber bei der Zweitinfektion mit einem anderen Virustyp wenig helfen. Stattdessen geht unsere Körperabwehr gleichsam nach hinten los: Aufgrund komplexer Immunprozesse vermehrt sich das Virus sogar stärker und potenziert das Infektionsgeschehen.
Was aber kann man tun, um sich vor dem Dengue-Virus zu schützen? Recht wenig. Eine spezifische Therapie gibt es nicht, seit Kurzem steht immerhin der seit Frühjahr 2023 erhältliche Impfstoff Qdenga zur Verfügung, die allerdings nur Menschen empfohlen wird, die in Epidemiegebiete reisen – also etwa nach Asien oder nach Afrika. Sonst gelten jene Schutzmaßnahmen, die Mücken generell in Schach halten sollen: Moskito-Sprays und die regelmäßige Vernichtung potenzieller Brutstätten, indem man zumindest alle paar Tage Wasseransammlungen entfernt, sofern solche im eigenen Wohnumfeld existieren.
Erhöhte Aufmerksamkeit kann in Zukunft sicher nicht schaden. Die Temperaturen bleiben gewiss hoch, Aedes albopictus hat in Süd- und Mitteleuropa bereits einen Zweitwohnsitz, das Dengue-Virus tritt fallweise genauso auf wie das West-Nil-Virus, manche Experten prognostizieren zudem, dass wir irgendwann auch mit dem Chikungunya-Virus konfrontiert sein könnten. Der Tübinger Reise- und Tropenmediziner Peter Kremsner weist im Fachgespräch mit dem deutschen Science Media Center daher darauf hin, „dass die hiesige Medizin künftig viel stärker an eigentlich der Tropenmedizin vorbehaltene Krankheiten denken muss“.